75歳の男性。畑仕事中にめまいが出現し、呂律がまわらないため家族が救急要請した。
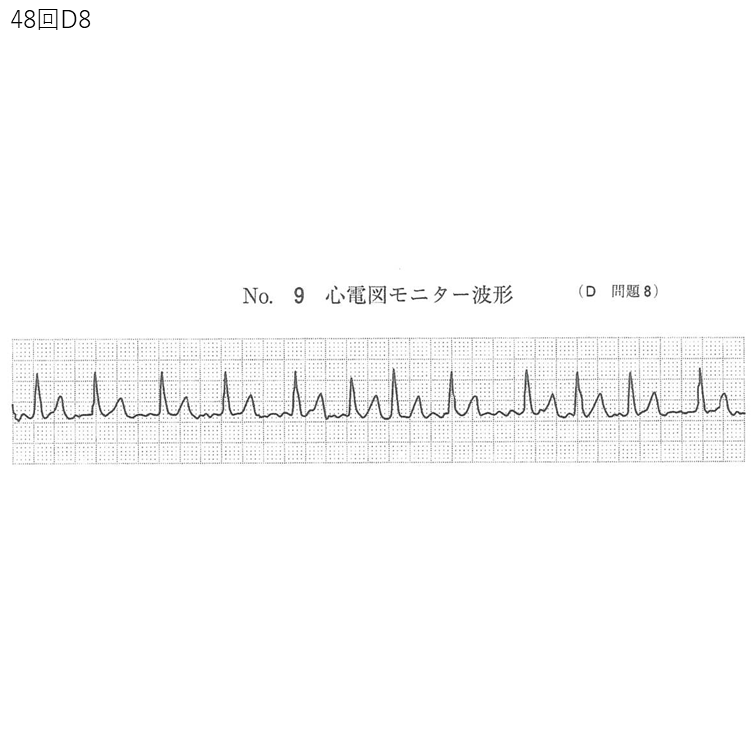
救急隊到着時観察所見:意識JCS1。呼吸数16/分。脈拍132/分、不整。血圧128/60㎜Hg。SpO2値97%。数年前から糖尿病と不整脈とのため内服薬が処方されている。心電図モニター波形(別冊No.9)を示す。
この傷病者への適切な対応はどれか。1つ選べ。
1. 酸素投与
2. 血糖値測定
3. 除細動パッド装着
4. 脳卒中対応医療機関の選定
5. 静脈路確保及び輸液の指示要請
【問題の概要と重要ポイント】
- この問題の状況設定
本症例は、75歳の男性が畑仕事中にめまいと呂律困難を主訴として救急要請した事案です。傷病者は数年前から糖尿病と不整脈で内服治療中という既往歴があります。
救急隊到着時の観察所見は以下の通りです。
- 意識レベル:JCS (Japan Coma Scale) 1 1。これは、刺激しなくても覚醒しているものの、完全には清明ではない状態(見当識障害などがある可能性)を示唆します。
- 呼吸数:16回/分(成人の正常範囲内)。
- 脈拍:132回/分、不整。頻脈かつ不整な脈は、心房細動などの不整脈の存在を強く疑わせます。
- 血圧:128/60 mmHg(概ね安定していますが、脈圧はやや開大傾向です)。
- SpO2値:97%(室内気にて良好な酸素飽和度)。
- 心電図モニター波形(別冊No.9)が提示されており、その判読が重要となります。この波形は、P波の消失、RR間隔の完全な不整、基線の細かい揺れ(細動波、f波)を特徴とする心房細動(Atrial Fibrillation: AF)を示しています 3。
- この問題が受験者に求める理解と判断の核心
この問題は、受験者が傷病者の症状、既往歴、バイタルサイン、そして特に心電図所見を総合的に評価し、急性期脳卒中(特に心房細動を背景とした心原性脳塞栓症)を強く疑う能力を試しています。その上で、脳卒中が疑われる傷病者に対する最も優先度の高い救急隊の活動、すなわち専門的治療が可能な医療機関を迅速に選定し、搬送を開始することの重要性を理解しているかを判断することを求めています。単に症状や兆候を認識するだけでなく、それらを病態と結びつけ、時間依存性の高い疾患に対する適切な初期対応プロセスを理解しているかが問われています。
【正解の根拠と詳細解説】
指定された正解選択肢は「4. 脳卒中対応医療機関の選定」です。この選択肢が正解である根拠を以下に詳述します。
- 急性脳卒中の強い疑い:
傷病者の主訴である「めまい」と「呂律がまわらない」は、急性脳卒中を示唆する典型的な神経症状です。特に呂律困難(構音障害)は、脳血管障害による神経系の機能不全を強く疑わせる所見です。 - 脳卒中の危険因子:
傷病者は75歳と高齢であり、これは脳卒中の主要な危険因子の一つです。さらに、「糖尿病」と「不整脈」の既往歴があります。糖尿病は血管障害を進行させ、脳卒中のリスクを高めます。特に重要なのは「不整脈」の既往で、これは心原性脳塞栓症の主要な原因である心房細動の存在を示唆します。 - 心電図モニター波形(別冊No.9)の所見:
提示された心電図波形は、以下の特徴を示しています。
- RR間隔の完全な不整: 心拍の間隔が全く不規則です。
- P波の消失: 明瞭なP波が確認できず、代わりに基線に不規則で細かい揺れ(細動波、f波)が認められます。
- 頻脈傾向: 脈拍数132/分と、心室応答は速いです。 これらの所見は、典型的な**心房細動(Atrial Fibrillation: AF)**の心電図です 3。心房細動は、心房が有効に収縮せず、不規則に細かく震える状態であり、心拍の不整と頻脈を引き起こします。
- 心房細動と心原性脳塞栓症の関連:
心房細動が存在すると、心房内(特に左心耳)の血液がよどみ、血栓(血の塊)が形成されやすくなります 5。この血栓が剥がれて血流に乗り、脳の血管を閉塞すると脳梗塞(特に心原性脳塞栓症)を引き起こします。心原性脳塞栓症は、他のタイプの脳梗塞と比較して広範囲な脳障害を引き起こしやすく、重症化しやすい特徴があります 5。本症例では、不整脈の既往、不整な頻脈、そして心電図での心房細動の確認から、心原性脳塞栓症を発症している可能性が極めて高いと判断されます。 - 「Time is Brain」の原則と専門医療機関の必要性:
急性期脳梗塞の治療は時間との戦いです。「Time is Brain(時は脳なり)」という言葉が示すように、治療開始が早ければ早いほど救命率の向上や後遺症の軽減が期待できます。特に、血栓を溶解するrt-PA静注療法や血栓を物理的に除去する機械的血栓回収療法といった再灌流療法は、発症から治療開始までの時間が厳格に定められています(例:rt-PAは発症4.5時間以内、血栓回収療法は条件により発症24時間以内まで適応が拡大)7。
これらの専門的治療は、脳神経内科医や脳神経外科医、高度な画像診断装置(CT、MRI)、そして緊急治療体制が整った「脳卒中対応医療機関」でしか実施できません。したがって、脳卒中が強く疑われる傷病者に対して救急隊が現場で行うべき最も重要な活動は、これらの治療が可能な医療機関を迅速に選定し、一刻も早く搬送を開始することです 7。
着目すべきキーワードと数値:
- 「呂律がまわらない」: 脳卒中を示唆する特異的な神経症状。
- 「めまい」: 非特異的ではあるが、呂律困難と併発している場合は脳卒中の可能性を高める。
- 「75歳の男性」: 高齢であり、脳卒中のリスクが高い。
- 「不整脈のため内服薬が処方されている」: 心房細動の存在を強く示唆し、心原性脳塞栓症のリスクを想起させる。
- 「脈拍132/分、不整」: 心房細動(特に頻脈性心房細動)に合致する身体所見。
- 心電図モニター波形: 心房細動を確定診断する客観的証拠。
これらの情報を総合すると、傷病者は心房細動による心原性脳塞栓症を発症している可能性が非常に高いと結論付けられます。この診断的推論に基づき、救急救命士は直ちに脳卒中急性期治療が可能な専門医療機関を選定し、搬送準備を進める必要があります。この判断と行動が、傷病者の予後を大きく左右する可能性があるため、極めて重要です。医療機関選定は単なるロジスティクスではなく、病態生理、心房細動の機序、そして高度治療の適応時間といった深い臨床的理解に基づいた判断であり、これが傷病者の神経学的転帰に直接影響を与えるのです。
【各不正解選択肢の解説】
- (選択肢1):酸素投与
- なぜ誤りなのかを説明: 傷病者のSpO2値は97%であり、低酸素血症は認められません。現行のガイドラインでは、低酸素血症を伴わない脳卒中傷病者へのルーチンな酸素投与は推奨されていません 7。本症例では酸素投与の明確な適応はなく、最優先されるべき行動ではありません。
- どのような状況であれば正解となり得るのか: SpO2値が94%未満など低酸素血症が認められる場合や、明らかな呼吸困難の徴候がある場合には、酸素投与が適切な処置となります。
- エビデンスに基づいたガイドラインを遵守し、酸素のような一見無害に思える介入であっても、明確な適応がない限りは行わないという判断は、資源の適切な配分や潜在的な不利益を避ける上で重要です。
- (選択肢2):血糖値測定
- なぜ誤りなのかを説明: 傷病者には糖尿病の既往があり、低血糖が時に脳卒中様の症状を呈することがあるため、血糖値測定は鑑別診断上考慮すべき項目です。しかし、本症例では急性の呂律困難、めまい、不整脈の既往、そして心電図での心房細動の所見が揃っており、心原性脳塞栓症の可能性が極めて高い状況です。意識レベルもJCS 1 1 と比較的保たれており、重篤な低血糖が局所神経症状の主たる原因である可能性は、脳卒中と比較して低いと考えられます。血糖測定は重要な観察項目ですが 10、脳卒中が強く疑われる本状況において、専門医療機関への迅速な搬送開始を遅らせてまで最優先で行うべき処置とは言えません。血糖測定は現場での迅速な評価、あるいは搬送中に実施することも可能です。
- どのような状況であれば正解となり得るのか: 意識障害の程度がより重篤(例:JCS 2桁以上)である場合、神経症状が非典型的で脳卒中以外の原因も強く考慮される場合、あるいは心房細動のような明確な塞栓源を示唆する所見がない場合には、低血糖の除外がより高い優先度を持つ可能性があります。
- この選択肢は、複数の疾患を有する傷病者において、いかに優先順位を判断するかを問うています。低血糖も重要な鑑別疾患ですが、本症例では脳卒中の蓋然性がより高く、かつ時間的緊急性も高いため、脳卒中への対応が優先されます。
- (選択肢3):除細動パッド装着
- なぜ誤りなのかを説明: 心電図モニター波形は心房細動を示しています 3。除細動パッドは、心室細動(VF)や無脈性心室頻拍(pulseless VT)といった、電気的除細動が適応となる致死性不整脈、あるいは不安定な心室頻拍(同期下通電が必要)に対して使用されます 12。意識があり脈拍も触知する心房細動の傷病者に対して、緊急の体外式除細動は適応となりません。除細動パッドを装着することは不適切であり、時間の浪費にもつながり、心電図判読と治療アルゴリズムの理解不足を示すことになります。
- どのような状況であれば正解となり得るのか: 傷病者が心肺停止状態に陥り、心電図がVFや無脈性VTを示した場合、あるいは血行動態が不安定な心室頻拍を呈した場合(この場合は同期下通電)には、除細動パッドの装着と電気ショックが適応となります。
- この選択肢は、基本的な心電図判読能力とACLS(二次救命処置)アルゴリズムの知識を試すものです。心房細動を除細動適応調律と誤認することは重大なエラーです。
- (選択肢5):静脈路確保及び輸液の指示要請
- なぜ誤りなのかを説明: 脳卒中傷病者に対して、病院での薬剤投与に備えて静脈路を確保することはしばしば行われます。しかし、本症例の傷病者は血圧128/60mmHgと血行動態が比較的安定しており、緊急の輸液蘇生が必要な状況ではありません。最優先事項は専門医療機関への迅速な搬送であり、静脈路確保やそのための指示要請に時間を費やすことで現場出発や搬送が遅れることは、脳卒中の時間依存性の高い治療機会を損なう可能性があります 14。静脈路確保は、搬送に遅れが生じない範囲で、搬送中に行うことも検討できます。
- どのような状況であれば正解となり得るのか: 傷病者が低血圧やショックの徴候を示している場合、あるいは非常に短い搬送時間で、遅延なく静脈路確保が可能であり、かつ地域のプロトコルで全ての脳卒中疑い傷病者に推奨されている場合などです。また、医師の具体的指示のもとで現場で投与すべき薬剤がある場合も該当しますが、本症例では直ちにそのような薬剤投与が必要な状況は示唆されていません。
- この選択肢は、有用な可能性のある処置と、脳卒中における現場滞在時間短縮という最優先事項とのバランスを評価するものです。処置は、その利益が確実な治療への遅延という不利益を上回る場合にのみ適切と判断されます。
【本症例における判断のポイントと関連知識】
- この問題を正しく解くために特に重要となる思考プロセスや判断の分岐点
- 症状の認識: 急性発症の「めまい」と「呂律がまわらない」という症状から、直ちに神経学的救急事態、特に脳卒中を疑います。
- 危険因子の評価: 年齢(75歳)、「糖尿病」、そして特に「不整脈」の既往歴から、脳卒中、とりわけ心房細動が原因であれば心原性脳塞栓症の疑いを強めます。
- バイタルサインの解釈: 脈拍132回/分で不整であることは、心房細動(頻脈性)と一致します。血圧は安定、SpO2は正常です。
- 心電図の判読: (典型的な心房細動の波形と記述に基づき 3)RR間隔の完全な不整、P波の消失、細動波(f波)の存在を確認し、心房細動と診断します。
- 情報の統合: 症状、危険因子、バイタルサイン、心電図所見を総合し、心房細動を原因とする急性期脳梗塞(心原性脳塞栓症)の可能性が極めて高いと判断します。
- 優先順位の決定: 脳卒中治療における「Time is Brain」の原則に基づき、最優先事項は急性期脳卒中治療(血栓溶解療法、血栓回収療法)が可能な専門施設へ患者を迅速に搬送することであると認識します 7。
- 行動の選択: したがって、「脳卒中対応医療機関の選定」が最も重要かつ適切な初期対応となります。
- 救急現場活動において、この問題に関連して考慮すべき重要な観察項目、評価項目、処置、関係機関との連携など
- 重要な観察・評価項目:
- 発症時刻/最終健常確認時刻(LKW): rt-PA療法や血栓回収療法の適応判断に不可欠な情報です 7。本人または家族から聴取します。
- 神経学的評価:
- 意識レベル:JCS 1 やGCS。本症例ではJCS 1。
- 病院前脳卒中スケール:CPSS(シンシナティ病院前脳卒中スケール)やFAST 7、KPSS(倉敷病院前脳卒中スケール)19、その他地域のLVO(主幹動脈閉塞)スクリーニングツール 14 などを用い、神経学的異常を定量化し、重症度を伝達します。
- 具体的な神経脱落症状:顔面麻痺、上下肢の運動麻痺、感覚障害、視野障害、失語・構音障害の評価。
- 完全なバイタルサイン測定: 体温も含む(高体温は脳卒中を悪化させる可能性)。
- 血糖値測定: 既往に糖尿病があるため、特に重要です 10。
- 心電図モニターの継続: 状態変化や他の不整脈出現の監視。
- 現場での処置(本症例の状況を考慮):
- 気道確保:JCS 1、呼吸数16回/分であり、現時点では積極的な気道確保は不要。
- 酸素投与:SpO2 97%であり、現時点では不要。SpO2が94-95%未満の場合に考慮。
- 静脈路確保:搬送遅延をきたさない範囲で、搬送中に実施を検討(病院での薬剤投与準備)。
- 転倒・外傷予防:めまいや脱力がある場合、慎重な取り扱い。
- 関係機関との連携:
- 受入医療機関への早期連絡(プレアライバルノーティフィケーション): 選定した脳卒中センターに対し、患者情報(年齢、LKW、症状、バイタルサイン、心電図所見、ETAなど)を迅速に伝達。これにより病院側は脳卒中チームの準備が可能となります。
- 明確な情報伝達: SBAR形式など標準化された方法で情報を伝達。
- 地域脳卒中プロトコルの遵守: 地域で定められた脳卒中搬送・治療パスに従う。
一般的な病院前脳卒中評価スケール
| スケール名 | 主要評価項目 |
| CPSS/FAST | 顔面麻痺 (Face), 上肢運動麻痺 (Arms), 言語障害 (Speech), 発症時刻 (Time) 7 |
| KPSS (倉敷病院前脳卒中スケール) | 意識レベル、意識内容の障害、運動麻痺(上下肢)、言語障害 19 |
この表は、救急現場で用いられる代表的な脳卒中評価スケールの概要を示しています。これらのスケールを適切に用いることで、脳卒中の迅速な認識と重症度評価、そして医療機関への効果的な情報伝達が可能となり、結果として病院内での迅速な治療開始に繋がります。
- 当該事案において、救急救命士として持つべき倫理的配慮や安全管理上の注意点
- 倫理的配慮:
- 患者の自己決定権尊重/インフォームド・コンセント: 処置や専門病院への搬送の必要性について、患者(JCS 1であればある程度の理解は可能)および家族に説明し、可能な限り同意を得る 23。
- 善行/無危害: 最も適切な医療機関へ迅速に搬送することで患者の最善の利益を図る。不必要な遅延や有害となりうる処置を避ける。
- 守秘義務: 患者情報を適切に管理する。 脳卒中ケアにおける倫理的要請は、「Time is Brain」という現実のために迅速な行動を強く求める側面があります。これは、脳卒中自体によって患者の意思決定能力が損なわれている場合、完全なインフォームド・コンセントとの間で緊張を生むことがあります。救急救命士は、患者の推定される最善の利益のために行動しつつ、可能な限り家族を意思決定プロセスに関与させることで、このバランスを取る必要があります。
- 安全管理上の注意点:
- 現場の安全確認: 農作業中であったため、現場環境の危険(農機具、不安定な足場など)を確認する。
- 適切な搬送技術: めまいや脱力がある場合、転倒や二次的な外傷を防ぐため、安全な体位保持と移動を心がける。
- 安全な運転・搬送: 脳卒中(特に出血性や脳圧亢進が疑われる場合)では、過度な振動や衝撃を避け、スムーズかつ迅速な搬送を心がける 7。
- 感染防御: 標準予防策を遵守する 7。
- 搬送中の継続監視: バイタルサイン、神経学的所見、心電図を継続的に監視し、状態悪化に備える 7。
【学習の要点と応用】
- この問題を解く上で不可欠となる重要な医学的知識、関連法規、プロトコルなど
- 心房細動(AF)の心電図判読能力: 不規則なRR間隔、P波の消失、細動波(f波)といった特徴を認識できること 3。
- 心原性脳塞栓症の病態生理の理解: 心房細動がどのように血栓形成を引き起こし、脳塞栓に至るかのメカニズムを理解していること 5。
- 急性脳卒中の臨床症状の認識: 呂律困難、めまい、その他局所神経症状を迅速に把握できること。
- 病院前脳卒中プロトコルと搬送先選定基準の知識: 脳卒中を疑った場合の標準的な対応手順、脳卒中スケール(FAST、CPSS、KPSS、LVOスクリーンなど)の使用法 7、そして適切な脳卒中対応医療機関へ搬送するための基準を理解していること 7。
- 「Time is Brain」概念の理解: 急性期脳卒中治療(rt-PA静注療法、機械的血栓回収療法)の時間的制約と、病院前救護における時間短縮の重要性を認識していること 7。
- この問題のテーマに関連して、さらに学習を深めるべき領域や、他の類似問題・発展問題へ応用できる考え方、知識の活用法など
- さらに学習を深めるべき領域:
- ASLS(Advanced Stroke Life Support)などの脳卒中専門コース: 脳卒中の病態生理、評価、管理に関するより深い知識の習得。
- 詳細な心電図判読: 心房細動以外の不整脈や虚血性変化の判読能力向上。
- 脳卒中の薬物療法: 抗凝固薬(心房細動の予防、急性期救急救命処置ではない)、血栓溶解薬、抗血小板薬などの役割を理解し、病院での治療の文脈を把握する。
- 神経解剖学: 特定の神経症状と脳の障害部位との関連を理解する。
- 機械的血栓回収療法: 適応、禁忌、治療可能時間などの詳細 7。
- 脳卒中模倣疾患(Stroke Mimics): 低血糖、てんかん発作後、片頭痛(前兆を伴うもの)、ベル麻痺など、脳卒中に類似した症状を呈する疾患との鑑別。
- 他の類似問題・発展問題への応用:
- 優先順位付けのスキル: 最も生命を脅かし、かつ時間依存性の高い病態を特定し、それに応じた行動を最優先するという思考プロセスは、全ての複合的な救急事案に応用可能です。
- 複数情報の統合能力: 病歴、症状、身体所見、心電図などの診断データを統合して判断する能力は、多くの内因性疾患や外傷事案で不可欠です。
- システム・オブ・ケアの理解: 救急隊の役割を、より大きな医療システム(例:脳卒中システム、急性心筋梗塞システム、外傷システム)の一部として認識し、病院前での判断が後続の治療にどう影響するかを理解する。
- 処置の利益とリスクの評価: 現場での処置が本当に患者の利益になるのか、あるいは確実な治療への遅延を招く可能性はないかを批判的に評価する。 この問題は、救急救命士の役割が、単なる初期救命処置の提供者から、複雑な病態における重要な意思決定者へと進化していることを示唆しています。脳卒中を迅速に特定し、その原因(心房細動)を推測し、患者を適切な専門施設へ導く能力は、高度な臨床的洞察力とシステムに対する認識を示すものです。この幅広い視点は、脳卒中、急性心筋梗塞、重症外傷といった、病院前活動が治療への道筋を決定づける疾患において、患者の転帰を改善するために不可欠です。
引用文献
- 【意識レベル評価】JCS・GCSとは?意識障害時の対応は? – 本八幡内科・循環器クリニック, 6月 6, 2025にアクセス、 https://motoyawata.clinic/blog/jcs-gcs/
- JCS(ジャパン・コーマ・スケール) | 医療現場で使う用語 – スーパーナース, 6月 6, 2025にアクセス、 https://www.supernurse.co.jp/useful/17741/
- 1.心房細動 ここを Check ! – 日本不整脈心電学会, 6月 6, 2025にアクセス、 https://new.jhrs.or.jp/pdf/book/book20180206_sample.pdf
- 心房細動の心電図はどのようになりますか?波形に特徴はありますか? – ユビー, 6月 6, 2025にアクセス、 https://ubie.app/byoki_qa/clinical-questions/i-nsspwho
- 心房細動はなぜ脳梗塞を引き起こすのか? – 心房細動患者さんの脳を …, 6月 6, 2025にアクセス、 http://www.stop-afstroke.jp/af_stroke/why.html
- 心臓の病気が原因で脳梗塞に?心原性脳塞栓症について知っておこう|脳卒中の今, 6月 6, 2025にアクセス、 https://www.senshiniryo.net/stroke_c/13/index.html
- 脳卒中ガイドライン 2022 – 湘南地区メディカルコントロール協議会, 6月 6, 2025にアクセス、 https://shonan-mc.org/images/zsmcc/jimukyoku/doc/stroke2022.pdf
- 脳卒中|講習の内容について – 日本赤十字社, 6月 6, 2025にアクセス、 https://www.jrc.or.jp/study/safety/brain/
- Ⅰ.脳卒中一般 – 日本神経治療学会, 6月 6, 2025にアクセス、 https://www.jsnt.gr.jp/guideline/img/nou2009_01.pdf
- 救急救命士特定行為の対策【特定行為の適応まとめ】 – 株式会社ファーストエマージェンシー, 6月 6, 2025にアクセス、 https://1st-emg.com/shiken/101/
- 救急救命士の処置範囲拡大について – 宮城県公式ウェブサイト, 6月 6, 2025にアクセス、 https://www.pref.miyagi.jp/soshiki/syoubou/kakudai.html
- 【最新ACLS】心停止のアルゴリズム【事前学習】 – 急変対応.net, 6月 6, 2025にアクセス、 https://emergency–nursing.com/2020/08/17/%E3%80%90acls%E3%82%B3%E3%83%BC%E3%82%B9%E3%80%91%E5%BF%83%E5%81%9C%E6%AD%A2%E3%81%AE%E3%82%A2%E3%83%AB%E3%82%B4%E3%83%AA%E3%82%BA%E3%83%A0%E3%80%90%E4%BA%8B%E5%89%8D%E5%AD%A6%E7%BF%92%E3%80%91/
- 成人における心肺蘇生(CPR) – 21. 救命医療 – MSDマニュアル プロフェッショナル版, 6月 6, 2025にアクセス、 https://www.msdmanuals.com/ja-jp/professional/21-%E6%95%91%E5%91%BD%E5%8C%BB%E7%99%82/%E5%BF%83%E5%81%9C%E6%AD%A2%E3%81%8A%E3%82%88%E3%81%B3cpr/%E6%88%90%E4%BA%BA%E3%81%AB%E3%81%8A%E3%81%91%E3%82%8B%E5%BF%83%E8%82%BA%E8%98%87%E7%94%9F-cpr
- 2 救急隊員等の行う観察・処置等に係る検討, 6月 6, 2025にアクセス、 https://www.fdma.go.jp/singi_kento/kento/items/post-118/02/shiryou2.pdf
- 2 救急隊員等の行う観察・処置等に係る検討, 6月 6, 2025にアクセス、 https://www.fdma.go.jp/singi_kento/kento/items/post-118/03/shiryou2.pdf
- 第25回東京都メディカルコントロール協議会, 6月 6, 2025にアクセス、 https://www.tfd.metro.tokyo.lg.jp/content/000070403.pdf
- 消防庁からの情報提供 – 厚生労働省, 6月 6, 2025にアクセス、 https://www.mhlw.go.jp/content/10801000/001043369.pdf
- Prehospital Stroke Life Support)の骨子 脳卒中病院前救護ガイドライン検討 – 学会研究会, 6月 6, 2025にアクセス、 http://kumamoto99.kenkyuukai.jp/images/sys%5Cinformation%5C20110525173536-07F8F5E81C898C9D9B7B01D38BAA63862511B1341437DC6E95136ADD33B54F2E.pdf
- 脳卒中病院前救護 PSLS アルゴリズム 初期評価 状況評価 評価とファーストコール 車内活動 重点 – ISLS, 6月 6, 2025にアクセス、 https://www.isls.jp/DL/algo_islspsls_091029.pdf
- 脳卒中病院前救護プロトコル, 6月 6, 2025にアクセス、 https://www.pref.akita.lg.jp/uploads/public/archive_0000027754_00/%E8%84%B3%E5%8D%92%E4%B8%AD%E7%97%85%E9%99%A2%E5%89%8D%E6%95%91%E8%AD%B7%E3%83%95%E3%82%9A%E3%83%AD%E3%83%88%E3%82%B3%E3%83%AB%EF%BC%88R6.3.25%E4%B8%80%E9%83%A8%E6%94%B9%E8%A8%82%EF%BC%89%20(1).pdf
- 脳卒中における救急活動とメディカルコントロール 坂井信幸 – 総務省消防庁, 6月 6, 2025にアクセス、 https://www.fdma.go.jp/singi_kento/kento/items/r5-2/01/shiryou2-9.pdf
- 消 防 救 第 8 6 号 令和5年3月 31 日 各都道府県消防防災主管部(局)長 殿 消防庁救急企, 6月 6, 2025にアクセス、 https://www.fdma.go.jp/laws/tutatsu/items/7a5078c1120202f24d8a8d3ffc12da918a68c322.pdf
- 消 防 救 第 3 8 号 平成28年3月31日 各都道府県消防防災主管部(局)長 殿 消, 6月 6, 2025にアクセス、 https://www.fdma.go.jp/laws/tutatsu/assets/280331_kyu38.pdf